La reconstrucción de defectos óseos (DO) extensos, especialmente en el fémur, representa un desafío significativo en la ortopedia y traumatología. Las causas de estos defectos son variadas, incluyendo traumas de alta energía, infecciones crónicas como la osteomielitis, resecciones tumorales o secuelas de cirugías previas. El manejo de estas complejas condiciones busca no solo la reconstrucción del defecto óseo, sino también la salvación de la extremidad, la recuperación de la funcionalidad y la mejora sustancial de la calidad de vida del paciente. En este contexto, la técnica de Masquelet, con sus modificaciones, ha emergido como una opción terapéutica prometedora.
Este artículo presenta el caso de un paciente de 68 años que, tras sufrir fracturas complejas en el fémur y el cuello femoral, desarrolló una osteomielitis crónica que resultó en un defecto óseo de 16 centímetros. El paciente fue tratado exitosamente mediante una técnica de Masquelet modificada en dos tiempos, logrando una reconstrucción ósea satisfactoria y una notable mejora en su calidad de vida, con un seguimiento clínico y radiográfico a 13 años.
Presentación del Caso: Un Largo Camino Hacia la Recuperación
El caso clínico detalla la trayectoria de un hombre de 68 años cuya historia médica se vio marcada por complicaciones derivadas de un trauma de alta energía ocurrido en marzo de 1990. En aquel entonces, el paciente sufrió una fractura diafisaria del fémur izquierdo y una fractura del cuello femoral izquierdo. El manejo inicial consistió en una cirugía de reducción abierta y fijación interna para la fractura diafisaria, mediante un clavo endomedular, y la fijación de la fractura del cuello femoral con dos tornillos canulados.
Dos años después de estas intervenciones, el paciente experimentó la aparición de un absceso en la herida quirúrgica. Inicialmente, se diagnosticó como una infección localizada sin compromiso óseo directo y se trató con drenaje quirúrgico y antibioticoterapia intravenosa. Sin embargo, cinco años más tarde, los síntomas se agravaron, manifestándose como edema, dolor, eritema y la formación de una fístula con secreción purulenta en la herida quirúrgica. Una nueva intervención quirúrgica reveló la presencia de infección ósea. Durante este procedimiento, se retiró el material de osteosíntesis y se realizaron lavados exhaustivos, drenaje, curetaje y secuestrectomía en el fémur con el objetivo de controlar la infección. A pesar de estos esfuerzos, el paciente solo obtuvo una mejoría parcial de sus síntomas.
El punto de inflexión se produjo en 2009, cuando el paciente acudió al servicio de urgencias de una clínica de tercer nivel en Bogotá D.C., Colombia. Refería limitación en la marcha, dolor persistente en el muslo izquierdo y la presencia de una fístula en la herida quirúrgica con secreción esporádica de pus de olor fétido. En el examen físico, se observó una marcha antálgica y una fístula de aproximadamente 2 cm por 1 cm con secreción purulenta en el tercio medio lateral del muslo izquierdo. La evaluación de su calidad de vida, utilizando la escala World Health Organization Quality of Life Assessment (WHOQOL-BREF), arrojó un puntaje de 40, indicando un deterioro marcado.
Ante este panorama, el paciente fue hospitalizado y se sometió a una serie de estudios diagnósticos, incluyendo radiografías del fémur izquierdo y resonancia magnética nuclear de ambas piernas. Los resultados de estas pruebas de imagen, junto con los exámenes de laboratorio como la proteína C reactiva y la velocidad de sedimentación globular, confirmaron los hallazgos sugestivos de osteomielitis crónica y un defecto óseo considerable.
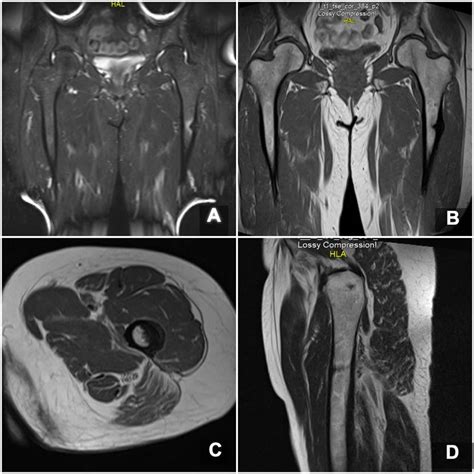
El Tratamiento: La Técnica de Masquelet en Dos Tiempos
Tras una semana de hospitalización y estabilización, el paciente fue sometido a una cirugía de dos tiempos basada en la técnica de Masquelet. Este enfoque quirúrgico se ha diseñado para abordar defectos óseos complejos mediante la creación de una membrana biológica que encapsula un espaciador de cemento óseo, y posteriormente, su reemplazo por injerto óseo.
Primer Tiempo Quirúrgico: El primer tiempo consistió en la resección en bloque del tejido óseo infectado y necrótico, abarcando un segmento de 16 cm del fémur. La resección se extendió hasta obtener hueso sano y sangrante, un signo conocido como "signo de paprika", indicativo de buena vascularización. Posteriormente, se procedió a la estabilización del defecto óseo (DO) utilizando un clavo endomedular. Para mantener la integridad estructural y prevenir la migración de bacterias, se colocó un espaciador de cemento óseo de polimetilmetacrilato (PMMA) impregnado con cuatro dosis de antibiótico dentro del canal medular, actuando como un andamio temporal y liberando localmente el agente antimicrobiano.
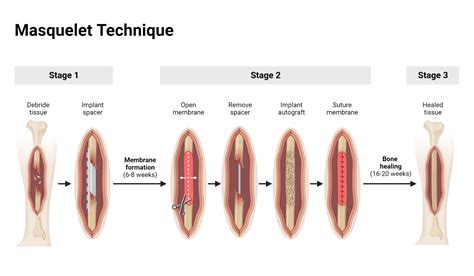
Durante este primer tiempo, se obtuvieron muestras para cultivo bacteriano y biopsias de tejido óseo para histopatología, confirmando la presencia de osteomielitis. El paciente fue dado de alta con un ciclo corto de cefalexina oral.
Segundo Tiempo Quirúrgico: Seis semanas después del primer tiempo, el paciente regresó para el segundo tiempo quirúrgico. Durante la intervención, se observó la formación de una membrana inducida y bien estructurada alrededor del espaciador de cemento óseo. Esta membrana, característica de la técnica de Masquelet, actúa como un neoperiostio y proporciona un entorno vascularizado propicio para la posterior colocación del injerto óseo. Se expuso el espaciador de cemento óseo y se separó parcialmente la membrana, revelando un defecto óseo en buenas condiciones, sin signos de infección activa. Es importante destacar que el clavo endomedular, que proporcionaba la estabilidad longitudinal, no fue removido en este tiempo.
La reconstrucción del defecto óseo se realizó mediante la aplicación de una mezcla de aloinjerto estructural de cóndilo y otros componentes para promover la osteogénesis. En este caso particular, debido a la extensión de la infección y la necesidad de una regeneración robusta, se empleó una relación de 4:2:1 de autoinjerto, aloinjerto osteoinductor y osteoconductor tipo DBX Mix. Esta combinación buscaba maximizar la formación ósea y asegurar una unión término-terminal satisfactoria.
Video tutorial: Membrana OsteoBiol Evolution, Dual Pins y Sutura Seralon. Dr. Carlos Pascual
Evolución Postoperatoria y Seguimiento a Largo Plazo
El período postoperatorio inmediato transcurrió sin complicaciones significativas, y el paciente experimentó una adecuada modulación del dolor. Fue dado de alta a las 48 horas de la cirugía, con indicaciones de iniciar la marcha con muletas y realizar carga parcial sobre la extremidad intervenida. Se estableció un programa de seguimientos ambulatorios regulares (a los 7 días, 1 mes, 3 meses, 9 meses y 12 meses postoperatorios).
Durante estas visitas de seguimiento, se realizaron radiografías de control y pruebas de laboratorio para monitorizar la resolución de la infección y evaluar la formación de nuevo tejido óseo en el defecto. Las imágenes radiográficas mostraron un control adecuado de la infección y la progresiva formación de tejido óseo, evidenciando la consolidación del defecto óseo.
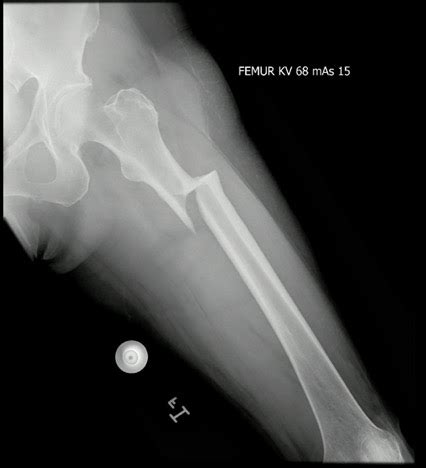
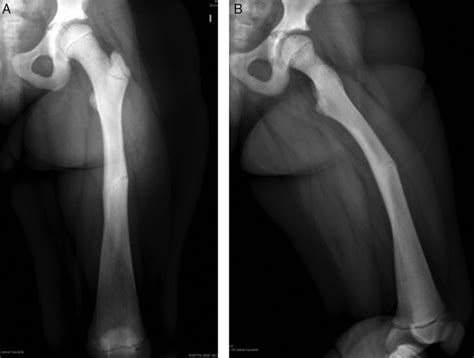
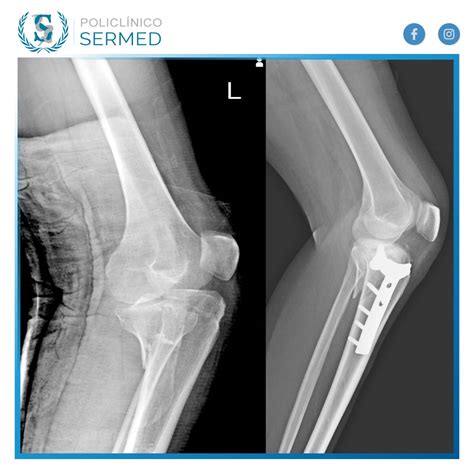
El seguimiento a largo plazo ha sido extraordinariamente positivo. En marzo de 2022, 13 años después de la cirugía reconstructiva, el paciente acudió a una cita de seguimiento. Su calidad de vida había mejorado drásticamente, reflejada en una puntuación de 95 en la escala WHOQOL-BREF, en contraste con los 40 puntos iniciales. En el examen físico, se observó que las heridas quirúrgicas se encontraban en buen estado. La movilidad de la cadera era adecuada, sin signos de limitación o dolor, con rangos de movimiento dentro de los parámetros esperados (flexión: 0-90°; extensión: 0-15°; abducción: 0-45°; aducción: 0-20°).
Las radiografías de control a 13 años postoperatorios confirmaron una adecuada alineación del fémur, con una formación circunferencial completa de hueso cortical y cubrimiento total del defecto óseo, sin signos de infección recurrente. Se documentó un acortamiento del miembro inferior izquierdo de 5.2 cm según el test de Farril, una complicación común en defectos óseos extensos pero manejable con el uso de calzado ortopédico.
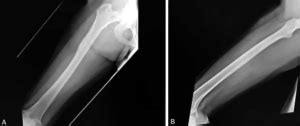
Discusión: La Técnica de Masquelet y sus Implicaciones
Los defectos óseos secundarios a fracturas o infecciones representan una condición incapacitante y un desafío considerable para los cirujanos ortopédicos. Dada la falta de consenso sobre el tratamiento óptimo para la reconstrucción de estos defectos y la salvación de extremidades, el manejo debe ser individualizado para cada paciente.
La técnica de Masquelet ha ganado reconocimiento por su capacidad para reconstruir defectos óseos largos mediante la inducción de una membrana vascularizada que actúa como un neoperiostio. Esta membrana facilita la posterior revascularización y consolidación del injerto óseo. Diversos estudios han corroborado la eficacia de esta técnica. Wang et al. (2021) reportaron que la combinación de la técnica de Masquelet con injerto óseo favorece la reparación y unión de fracturas, promoviendo la recuperación funcional y reduciendo el riesgo de complicaciones en DO traumáticos.
La fijación interna con clavo endomedular ha sido objeto de debate en el contexto de la técnica de Masquelet. Si bien Raven et al. (2019) señalaron un alto riesgo de infección intramedular y pérdida de sangre asociado a su uso, otros estudios sugieren que puede ser una opción viable. Morwood et al. (2019), en un estudio comparativo, encontraron tasas de unión más altas y menores tasas de reintervención en pacientes tratados con clavos endomedulares en comparación con fijación con placa para defectos femorales y tibiales. Ayouba et al. (2019) también concluyeron que el uso de un clavo endomedular desde el primer tiempo quirúrgico no aumenta el riesgo de infección y, por el contrario, favorece la consolidación ósea al permitir la carga temprana. En el caso presentado, la utilización de un clavo endomedular proporcionó la estabilidad necesaria durante el proceso de reconstrucción, un pilar fundamental en el manejo de infecciones asociadas a DO.
La elección del material de injerto óseo en el segundo tiempo quirúrgico es crucial. Pesciallo et al. (2021) demostraron que se puede utilizar hasta un 64% de aloinjerto en la reconstrucción de DO femorales y tibiales con la técnica de Masquelet, logrando adecuadas tasas de unión. Sin embargo, no existe un consenso definitivo sobre la proporción ideal de autoinjerto versus aloinjerto. En el caso reportado, se empleó una combinación de autoinjerto, aloinjerto osteoinductor y osteoconductor tipo DBX Mix, lo que resultó en una formación ósea y unión satisfactorias. Estudios como el de Becker et al. (2019) sugieren que, si bien las tasas de unión pueden ser similares entre autoinjerto y matriz ósea desmineralizada (DBM), esta última puede ofrecer mejores resultados en términos de cuestionarios de salud y nivel de dolor.
La evaluación de la calidad de vida es un componente esencial en el manejo de pacientes con DO. La escala WHOQOL-BREF, validada en población colombiana por Cardona-Arias et al. (2019), demostró ser una herramienta útil para cuantificar el impacto del tratamiento. La marcada mejoría observada en este paciente (de 40 a 95 puntos) subraya la efectividad de la técnica de Masquelet modificada no solo en la reconstrucción ósea sino también en la restauración de la funcionalidad y el bienestar general del paciente.
Conclusión
El caso presentado ilustra la eficacia y el potencial a largo plazo de la técnica de Masquelet modificada para la reconstrucción de defectos óseos femorales extensos, incluso en presencia de infección crónica. La combinación de la resección del tejido infectado, la estabilización con clavo endomedular, la creación de una membrana inducida y la posterior reconstrucción con injerto óseo permitió una consolidación ósea exitosa, la erradicación de la infección y una notable mejora en la calidad de vida del paciente. Este enfoque, adaptado a las necesidades individuales, ofrece una esperanza renovada para pacientes con condiciones ortopédicas complejas y devastadoras.
Declaración de Conflicto de Intereses: Ninguno declarado por los autores.Financiamiento: Ninguna declarada por los autores.Consentimiento Informado: El paciente firmó consentimiento informado autorizando la utilización anonimizada de sus datos e imágenes clínicas para la elaboración y publicación del presente reporte de caso.
Referencias:
- Lashin AM, Mousa WF, Hosni MM, El-Forse E-S. Induced Membrane (Masquelet) Technique for Treatment of Long Bone Defects. Med J Cairo Univ. 2018;86:215-22.
- Careri S, Vitiello R, Oliva MS, Ziranu A, Maccauro G, Perisano C. Masquelet technique and osteomyelitis: innovations and literature review. Eur Rev Med Pharmacol Sci. 2019;23(Suppl 2):210-6.
- Ilizarov GA. The principles of the Ilizarov method. Bull Hosp Jt Dis Orthop Inst.
- Masquelet AC, Fitoussi F, Begue T, Muller GP. Reconstruction des os longs par membrane induite et autogreffe spongieuse [Reconstruction of the long bones by the induced membrane and spongy autograft]. Ann Chir Plast Esthet.
- Morelli I, Drago L, George DA, Gallazzi E, Scarponi S, Romanò CL. Masquelet technique: myth or reality? A systematic review and meta-analysis. Injury 2016;47(Suppl 6):S68-76.
- Zhang H, Zhao X, Yang X, Zhang X, Chen X, Zhou T, et al. Comparison of internal and external fixation after debridement in the Masquelet technique for Cierny-Mader type IV tibial post-traumatic osteomyelitis. Injury. 2023;54(2):422-8.
- Kalantar SH, Saffar H, Hoveidaei AH. Bone reconstruction with modified Masquelet technique in open distal femoral fractures: a case series. BMC Musculoskelet Disord. 2024;25(1):26.
- Mukhopadhaya J, Gautam K, Bhadani JS. A case report of extensive segmental defect of the humerus due to thermal necrosis treated with Masquelet technique. Trauma Case Rep. 2021;36:100544.
- Tong K, Zhong Z, Peng Y, Lin C, Cao S, Yang Y, et al. Masquelet technique versus Ilizarov bone transport for reconstruction of lower extremity bone defects following posttraumatic osteomyelitis. Injury. 2017;48(7):1616-22.
- Wang P, Wu Y, Rui Y, Wang J, Liu J, Ma Y. Masquelet technique for reconstructing bone defects in open lower limb fracture: Analysis of the relationship between bone defect and bone graft. Injury. 2021;52(4):988-95.
- Raven TF, Moghaddam A, Ermisch C, Westhauser F, Heller R, Bruckner T, et al. Use of Masquelet technique in treatment of septic and atrophic fracture nonunion. Injury 2019;50(Suppl 3):40-54.
- Morwood MP, Streufert BD, Bauer A, Olinger C, Tobey D, Beebe M, et al. Intramedullary Nails Yield Superior Results Compared With Plate Fixation When Using the Masquelet Technique in the Femur and Tibia. J Orthop Trauma. 2019;33(11):547-52.
- Ayouba G, Lemonne F, Kombate NK, Bakriga B, Yaovi Edem J, André-Pierre Max U. Interest of nailing associated with the Masquelet technique in reconstruction of bone defect. J Orthop. 2019;20:228-31.
- Pesciallo CA, Garabano G, Dainotto T, Ernst G. Masquelet technique in post-traumatic infected femoral and tibial segmental bone defects. Union and reoperation rates with high proportions (up to 64%) of allograft in the second stage. Injury. 2021;52(11):3471-7.
- Becker V, Nardone E, Robbins S, Anderson D, Maiman D, Fry M, et al. Comparison of autograft to DBX demineralized bone matrix putty com…
- Cardona-Arias JA, Yepes-Núñez JJ, Orozco-Gómez OP, Arango-Viana JC. Validación de la escala WHOQOL-BREF en población colombiana. Rev Salud Pública. 2019;21(2):177-82.
tags: #utilizacon #matriz #osea #desmineralizada #necrosis #femoral