La cirrosis hepática avanzada, una condición devastadora que marca el final de muchas enfermedades hepáticas crónicas, no solo afecta la función principal del hígado, sino que también desencadena una cascada de complicaciones sistémicas que comprometen gravemente la vida del paciente. Entre estas, el síndrome hepatopulmonar (SHP) y la hipertensión portopulmonar (HPP) emergen como entidades de particular interés y preocupación. Aunque poseen mecanismos fisiopatológicos distintos, ambas comparten una estrecha interrelación y un impacto profundo en la calidad de vida, la supervivencia y el pronóstico de quienes las padecen. Este artículo se adentra en la complejidad de estas dos condiciones, explorando sus bases fisiopatológicas, manifestaciones clínicas, métodos diagnósticos y las implicaciones terapéuticas, con un enfoque particular en la comprensión de sus interconexiones.
Fisiopatología del Síndrome Hepatorrenal y la Hipertensión Portopulmonar
La cirrosis hepática avanzada se caracteriza por la cicatrización extensa del tejido hepático, lo que resulta en una alteración de la arquitectura y la vasculatura del órgano. Esta disrupción conduce a la hipertensión portal, un aumento de la presión en el sistema venoso portal, que es el precursor de muchas de las complicaciones observadas en la cirrosis.
El Síndrome Hepatorrenal: Una Disfunción Vasomotora Sistémica
El síndrome hepatopulmonar (SHP) es una complicación vascular pulmonar de la cirrosis hepática y la hipertensión portal. Se define por la presencia de disfunción arterial pulmonar (vasodilatación intrapulmonar) en pacientes con enfermedad hepática subyacente, que conduce a alteraciones en el intercambio gaseoso y, consecuentemente, a hipoxemia.
La fisiopatología del SHP es compleja e involucra múltiples factores. Uno de los mecanismos clave es la vasodilatación intrapulmonar anormal. En condiciones normales, el hígado juega un papel crucial en la inactivación de sustancias vasoactivas, como la serotonina y el factor de crecimiento del endotelio vascular (VEGF). En la cirrosis, la disfunción hepática conduce a una disminución de la depuración de estas sustancias, lo que resulta en su acumulación en la circulación sistémica. Estas moléculas vasodilatadoras actúan sobre los receptores en el endotelio vascular pulmonar, provocando una dilatación anormal de los vasos sanguíneos pulmonares.
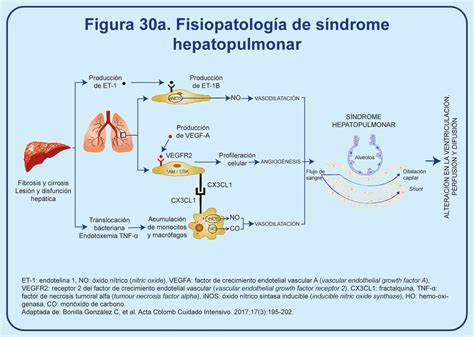
Esta vasodilatación ocurre predominantemente en las vénulas y capilares pulmonares, lo que lleva a un desajuste entre la ventilación y la perfusión (V/Q). Es decir, hay un aumento desproporcionado de la perfusión en relación con la ventilación en ciertas áreas del pulmón. Esto genera cortocircuitos intrapulmonares, donde la sangre desoxigenada de las venas sistémicas se mezcla con la sangre oxigenada de las arterias pulmonares, resultando en una disminución de la presión parcial de oxígeno en sangre arterial (PaO2) y, por ende, hipoxemia.
Además de la vasodilatación, se ha postulado que la disfunción endotelial y la inflamación sistémica también contribuyen al desarrollo del SHP. La inflamación crónica asociada a la cirrosis puede dañar el endotelio vascular pulmonar, alterando su capacidad para regular el tono vascular y favoreciendo la formación de microtrombos.
La Hipertensión Portopulmonar: Un Espectro de Alteraciones Vasculares Pulmonares
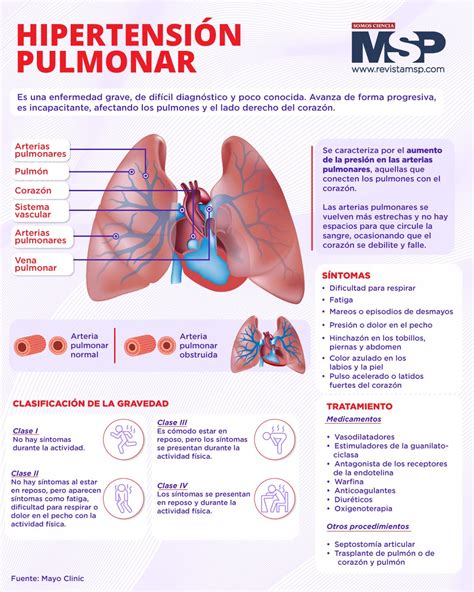
La hipertensión portopulmonar (HPP) es una entidad distinta pero frecuentemente asociada al SHP. Se define como un aumento de la presión arterial pulmonar media (PAPm) superior a 20 mmHg en reposo, en pacientes con cirrosis hepática o hipertensión portal, en ausencia de otras causas de hipertensión pulmonar (como enfermedad pulmonar intrínseca, tromboembolismo pulmonar crónico o cardiopatías).
La patogénesis de la HPP es multifactorial y se cree que se origina en una combinación de factores hemodinámicos y no hemodinámicos. La hipertensión portal crónica conduce a un estado de hiperdinamia circulatoria, con un aumento del gasto cardíaco y un flujo sanguíneo aumentado a través de la arteria pulmonar. Este flujo elevado, junto con la liberación de mediadores vasoactivos (similares a los implicados en el SHP) y factores de crecimiento, promueve el remodelado vascular pulmonar.
Este remodelado vascular implica la proliferación de células del músculo liso, el engrosamiento de la pared vascular y la formación de plexos capilares anormales, lo que aumenta la resistencia vascular pulmonar (RVP). Con el tiempo, el aumento de la RVP conduce a la elevación de la PAPm y, finalmente, al desarrollo de disfunción del ventrículo derecho e insuficiencia cardíaca derecha.
Es importante destacar que el SHP y la HPP a menudo coexisten. La vasodilatación intrapulmonar del SHP puede contribuir al aumento del flujo sanguíneo pulmonar, exacerbando la carga de trabajo del ventrículo derecho y potencialmente promoviendo el desarrollo de HPP. Por otro lado, la HPP puede empeorar la hipoxemia del SHP al aumentar la presión transmural de los vasos pulmonares y afectar la difusión de oxígeno.
Manifestaciones Clínicas y Diagnóstico
Las manifestaciones clínicas del SHP y la HPP pueden ser sutiles al principio y a menudo se solapan con los síntomas generales de la cirrosis hepática.
Síndrome Hepatorrenal: Síntomas Respiratorios y Sistémicos
El síntoma cardinal del SHP es la disnea, que puede variar desde leve hasta severa y empeorar con el esfuerzo. La hipoxemia, incluso en reposo, es una característica definitoria. Los pacientes pueden presentar cianosis (coloración azulada de la piel y mucosas), especialmente en las extremidades. La ortodeoxia (empeoramiento de la hipoxemia en posición erguida) y la platipnea (disnea que mejora al acostarse) son hallazgos clásicos, aunque no siempre presentes.
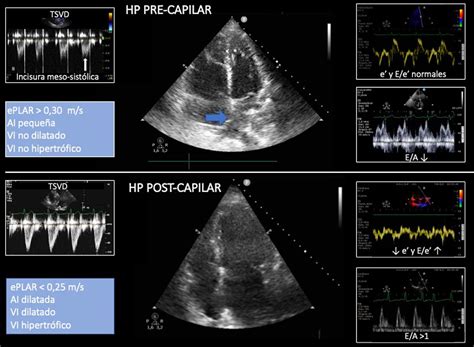
El diagnóstico del SHP se basa en la combinación de enfermedad hepática, hipoxemia (definida por una PaO2 < 60 mmHg o una diferencia alvéolo-arterial de O2 > 15 mmHg) y la exclusión de otras causas de disfunción pulmonar. La arteriografía pulmonar con cateterismo cardíaco es el "gold standard" para confirmar la vasodilatación intrapulmonar, aunque pruebas menos invasivas como la ecocardiografía con contraste o la gammagrafía pulmonar de ventilación/perfusión pueden ser útiles para la detección inicial.
Tratamiento del síndrome hepatorrenal ¿Cuál es el vasoconstrictor ideal - Dr. Santiago Quintero
Hipertensión Portopulmonar: Signos de Sobrecarga Ventricular Derecha
Los síntomas de la HPP pueden incluir disnea de esfuerzo, fatiga, palpitaciones y, en etapas avanzadas, edema de miembros inferiores, ascitis y hepatomegalia congestiva. Los hallazgos en el examen físico pueden incluir un desdoblamiento fijo del segundo ruido cardíaco, un soplo de insuficiencia tricuspídea y signos de hipertensión venosa yugular.
El diagnóstico de la HPP requiere la demostración de hipertensión pulmonar mediante cateterismo cardíaco derecho, con medición de la presión arterial pulmonar media (PAPm) ≥ 20 mmHg, presión de oclusión de la arteria pulmonar (PCAP) ≤ 15 mmHg y resistencia vascular pulmonar (RVP) > 3 unidades Wood. Es crucial excluir otras causas de HAP. La ecocardiografía es una herramienta no invasiva importante para la evaluación inicial, estimando la presión sistólica de la arteria pulmonar y evaluando la función del ventrículo derecho.
Impacto en la Calidad de Vida y Pronóstico
Tanto el SHP como la HPP tienen un impacto devastador en la calidad de vida de los pacientes con cirrosis. La hipoxemia persistente y la disnea limitan severamente la capacidad de realizar actividades diarias, afectando la independencia y el bienestar emocional. La fatiga y la debilidad generalizadas, comunes en la cirrosis, se ven exacerbadas por estas complicaciones pulmonares.
El pronóstico de los pacientes con cirrosis y SHP o HPP es significativamente peor que el de aquellos sin estas complicaciones. La hipoxemia severa en el SHP se asocia con una mayor mortalidad. La HPP, especialmente en sus formas más severas, conduce a insuficiencia cardíaca derecha y una disminución drástica de la supervivencia.
El trasplante hepático se considera el tratamiento definitivo para el SHP y la HPP, ya que aborda la enfermedad hepática subyacente. Sin embargo, la presencia de HPP severa puede ser una contraindicación para el trasplante, o requerir un manejo preoperatorio agresivo para mejorar la hemodinámica pulmonar. La evaluación para trasplante hepático debe considerar cuidadosamente el riesgo/beneficio en pacientes con estas comorbilidades.
Interconexiones y Desafíos Terapéuticos
La estrecha relación entre el SHP y la HPP presenta desafíos terapéuticos significativos. El tratamiento del SHP se centra en mejorar la oxigenación y, en casos severos, se ha explorado el trasplante hepático como única opción curativa. Para la HPP, el manejo médico incluye vasodilatadores pulmonares específicos, como análogos de la prostaciclina, antagonistas de los receptores de endotelina y inhibidores de la fosfodiesterasa-5. Sin embargo, la respuesta a estos tratamientos en la HPP asociada a la cirrosis puede ser variable y, en algunos casos, incluso perjudicial.
La comprensión de los mecanismos compartidos, como la disfunción endotelial y la alteración del tono vascular, es crucial para el desarrollo de nuevas estrategias terapéuticas. La investigación continua en el campo de las enfermedades vasculares pulmonares hepáticas busca identificar biomarcadores y dianas moleculares que permitan intervenciones más específicas y efectivas.
El estudio de la carga económica y de enfermedad de las afecciones hepáticas en regiones como Colombia, como se menciona en la literatura, subraya la importancia de abordar estas complicaciones y optimizar su manejo para mejorar los resultados de salud pública y la calidad de vida de los pacientes. La investigación en la variabilidad anatómica de la arteria hepática, aunque parece un tema separado, resalta la complejidad inherente al sistema vascular hepático y su potencial impacto en diversas condiciones.
La correcta diferenciación entre SHP y HPP, así como la identificación de pacientes en riesgo, son pasos fundamentales en la optimización de la atención. La aplicación de guías clínicas actualizadas, como las de la ESC/ERS para el diagnóstico y tratamiento de la hipertensión pulmonar, es esencial para asegurar un abordaje estandarizado y basado en la evidencia.
En resumen, el síndrome hepatopulmonar y la hipertensión portopulmonar representan complicaciones graves y a menudo interconectadas de la cirrosis hepática. Su diagnóstico temprano, la comprensión de su fisiopatología compleja y el manejo multidisciplinario son esenciales para mejorar el pronóstico y la calidad de vida de los pacientes afectados, con el trasplante hepático como la opción terapéutica definitiva en muchos casos. La investigación continua en este campo es vital para desentrañar aún más las complejidades de estas enfermedades y desarrollar terapias más efectivas.