Las terapias de depuración renal extracorpórea (TDE) se han consolidado como un componente esencial en los Servicios de Medicina Intensiva (SMI) modernos. Estos tratamientos, diseñados para reemplazar la función renal perdida, son cruciales en el manejo de pacientes críticos con disfunción renal aguda (DRA) y otras complicaciones asociadas. Aproximadamente el 4% de los pacientes que ingresan en las unidades de cuidados intensivos (UCI) requieren TDE, siendo la DRA la indicación principal en la mayoría de los casos.

La Disfunción Renal Aguda en el Paciente Crítico
La insuficiencia renal aguda (IRA) o fracaso renal agudo (FRA) es una complicación relativamente frecuente en pacientes críticos, afectando a un porcentaje significativo de aquellos ingresados en las UCI. Las cifras varían según la población estudiada y los criterios diagnósticos empleados, pero se estima que entre un 1% y un 25% de los pacientes en UCI desarrollan esta condición. El FRA en el enfermo crítico a menudo no es una entidad aislada, sino que se asocia a sepsis, insuficiencia respiratoria, heridas graves, quemaduras, complicaciones quirúrgicas o coagulopatías de consumo. La mortalidad en estos pacientes es elevada, no tanto por la IRA en sí misma, sino por las patologías subyacentes y las complicaciones multiorgánicas que la acompañan.
Tradicionalmente, la hemodiálisis intermitente convencional se utilizaba para tratar la IRA. Sin embargo, esta técnica podía generar complicaciones y desequilibrios significativos debido a la pérdida rápida y excesiva de electrolitos y líquido, provocando variaciones del pH, hipotensiones y alteraciones en la oxigenación. La diálisis peritoneal, otra opción terapéutica, presentaba contraindicaciones en pacientes postquirúrgicos abdominales o con infecciones. Ambas técnicas resultaban mal toleradas por los pacientes críticos, a menudo con inestabilidad hemodinámica, y su eficacia era limitada para extraer el volumen de líquidos acumulado en 24 horas en un periodo de 4 horas.
Avances en las Terapias de Depuración Renal
El avance en las técnicas de depuración renal ha supuesto una mejora sustancial en el tratamiento de la IRA en pacientes críticos. Las nuevas terapias permiten eliminar agua, electrolitos y otras sustancias de desecho de manera lenta y continua. Las técnicas de reemplazo renal han evolucionado gracias a los avances técnicos, ampliando sus indicaciones, mejorando la eficacia depurativa y garantizando una mayor seguridad para el paciente.
Las terapias de depuración extracorpórea (TDE) son tratamientos cada vez más utilizados en los Servicios de Medicina Intensiva (SMI). Aproximadamente, un 4% de los pacientes que ingresan en los SMI requieren TDE, siendo su principal indicación la disfunción renal aguda (DRA). Un estudio realizado en los SMI españoles evidenció una prevalencia de DRA grave (aclaramiento de creatinina <60 ml/min/1,73 m²) del 42,4%, con una mortalidad del 29,7%. En otro estudio previo realizado también en SMI españoles, la necesidad de TDE fue del 38%, y el 75% de estas técnicas fueron terapias continuas de depuración extracorpórea (TCDE).
Las TCDE fueron descritas a finales de los años 70 por Kramer et al. Desde entonces, su uso se ha extendido, siendo en la actualidad un procedimiento habitual en los SMI. Las TCDE han experimentado una constante evolución, lo que permite disponer de sistemas y accesorios más efectivos y fáciles de utilizar. Este desarrollo ha permitido ampliar sus indicaciones, por ejemplo, como coadyuvante en el shock séptico, como terapia antiinflamatoria-inmunomoduladora y en intoxicaciones, entre otras. La efectividad en estas indicaciones denominadas "no renales" es controvertida y su utilización en los distintos SMI es desconocida.
Principios Físico-Químicos de las TDE
Las diferentes modalidades de TDE se basan en principios físico-químicos fundamentales para la depuración de toxinas y agua. Estos principios incluyen la difusión, la convección (o ultrafiltración) y la adsorción.
- Difusión: Implica el transporte de solutos a través de una membrana semipermeable, impulsado por un gradiente de concentración. Las soluciones de diferente concentración tienden a mezclarse uniformemente, pasando los solutos del área de mayor concentración al de menor. La eficacia de la difusión se ve favorecida por moléculas de menor tamaño, membranas con poros más grandes, membranas más delgadas y una mayor diferencia de concentración.
- Convección o Ultrafiltración: Se define como el paso de solutos arrastrados por el flujo de solvente (agua) a través de una membrana, debido a una diferencia de presión aplicada entre ambos lados. La cantidad de ultrafiltrado resultante depende de la presión transmembrana (PTM) y de las características de la membrana. El ultrafiltrado es el líquido extraído de la sangre.
- Adsorción: Consiste en el atrapamiento de moléculas en la estructura de la membrana. Su eficacia depende del tamaño de la molécula y la superficie del poro, permitiendo la eliminación de moléculas de gran tamaño que no atraviesan los poros.
Modalidades de Terapias Continuas de Reemplazo Renal (TCRR)
Las TCRR se definen como una terapia extracorpórea de purificación de la sangre, cuyo objetivo es sustituir la función renal de manera continua durante las 24 horas del día. Las modalidades más comunes son:
- Hemofiltración Venovenosa Continua (CVVH): Esta es una terapia principalmente convectiva. La sangre atraviesa el filtro y se aplica un gradiente de presión para eliminar agua y electrolitos. Se genera un volumen de ultrafiltrado que requiere la reposición con líquido de sustitución para mantener un balance hídrico adecuado. Una variante es la hemofiltración de alto volumen (HVCVVH), que programa volúmenes de extracción superiores.
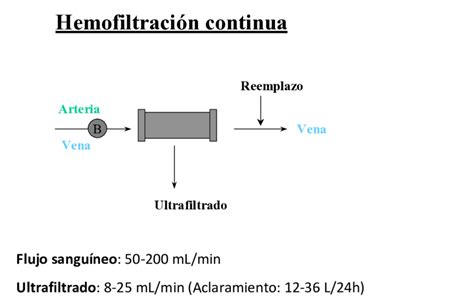
- Hemodiálisis Venovenosa Continua (CVVHD): En esta modalidad, la difusión de partículas entre la sangre y el líquido dializante es el principal mecanismo de depuración. Se hace pasar un flujo lento de dializante a contracorriente del flujo sanguíneo, facilitando la difusión de moléculas pequeñas desde la sangre al líquido de diálisis hasta igualar las concentraciones.
- Hemodiafiltración Venovenosa Continua (CVVHDF): Combina los beneficios de la hemodiálisis y la hemofiltración, utilizando tanto la convección como la difusión. Permite la eliminación de partículas por diferencia de concentración y la extracción de grandes volúmenes de líquido mediante presión. Requiere el uso de solución de diálisis y líquido de sustitución. Cuando la dosificación supera los 35 ml/kg/h, se habla de CVVHDF de alto flujo.
Accesos Vasculares y Anticoagulación
La correcta instauración y mantenimiento de las TDE dependen en gran medida de la elección adecuada del acceso vascular y de la estrategia de anticoagulación.
Accesos Vasculares
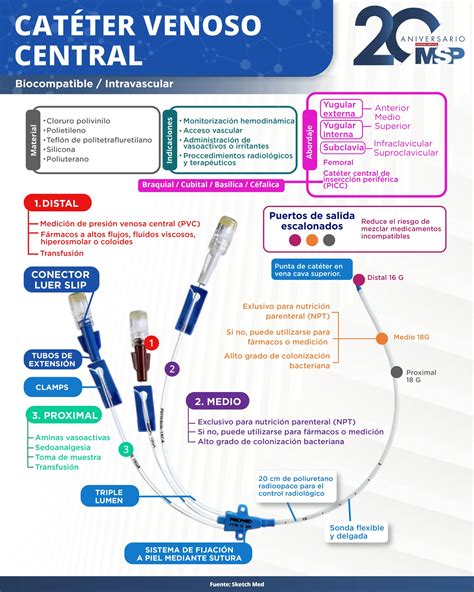
Para poder realizar las TCRR, es imprescindible disponer de un acceso vascular que proporcione un flujo de sangre adecuado y una baja resistencia al retorno. La utilización de catéteres de diámetro elevado en venas de calibre amplio asegura un flujo suficiente y minimiza las resistencias. Los catéteres más utilizados para TCRR son los de doble luz, diseñados para la entrada y salida de sangre de forma simultánea.
Las localizaciones más comunes para la inserción de catéteres son las venas femorales, yugulares y subclavias. La elección de la vía dependerá de la situación clínica del paciente, la experiencia del profesional y la anatomía individual. Para asegurar un flujo sanguíneo elevado (entre 200-400 ml/min), es crucial obtener un acceso vascular óptimo. Las puntas de los catéteres de vías superiores deben colocarse en la unión de la vena cava superior y el atrio derecho, mientras que las puntas de los catéteres femorales deben situarse en la vena cava inferior, para evitar recirculaciones.
Anticoagulación
Un inconveniente principal de las TDR es la tendencia a la trombosis del filtro y del circuito. La anticoagulación es fundamental para mantener la permeabilidad del sistema y asegurar la continuidad de la terapia. Tradicionalmente, se ha utilizado heparina sódica, pero esta heparina sistémica puede ser contraindicada o suponer un riesgo en pacientes postoperados o con alto riesgo de hemorragia.
Existen diferentes estrategias de anticoagulación:
- Anticoagulación Sistémica: Uso de heparina (estándar, bajo peso molecular o sintética) o inhibidores directos de la trombina.
- Anticoagulación Regional: Consiste en la administración de un anticoagulante en el circuito extracorpóreo, que se neutraliza antes de que la sangre retorne al paciente. El citrato sódico es una opción cada vez más utilizada, ya que quelata el calcio en el circuito, impidiendo la coagulación. Estudios han demostrado que la anticoagulación regional con citrato puede mejorar la supervivencia de los filtros en comparación con la heparina sistémica, requiriendo menos cambios de filtro por coagulación.
La elección de la estrategia de anticoagulación debe individualizarse, considerando el riesgo de sangrado del paciente, la presencia de coagulopatías, la experiencia local y la disponibilidad de monitorización.
Momento de Inicio de la Terapia
El momento óptimo para iniciar la terapia de reemplazo renal en pacientes con DRA es un tema de debate. Se han utilizado diversos criterios para clasificar el inicio como temprano o tardío, basados en niveles de urea y creatinina séricas, diuresis o el grado de disfunción renal según la escala RIFLE (Risk, Injury, Failure, Loss, End-stage kidney failure).
Varios estudios sugieren que un inicio temprano de la terapia puede mejorar los resultados y la supervivencia de los pacientes. Sin embargo, la diversidad en el diseño de estos estudios y la definición de "inicio temprano" y "inicio tardío" hacen que las recomendaciones sean relativas hasta que existan estudios aleatorizados y multicéntricos que confirmen estos hallazgos. Un hallazgo destacado en algunos estudios observacionales es que, si bien el inicio de la TDE puede ocurrir tempranamente en relación con el ingreso en el SMI (dentro de las primeras 24 horas), a menudo coincide con un grado avanzado de disfunción renal (categorías I o F de la escala RIFLE).
Indicaciones y Dosificación de la Ultrafiltración
La indicación más frecuente de la TDE, tanto en estudios previos como en el análisis presentado, es la disfunción renal aguda asociada al síndrome de disfunción multiorgánica (SDMO). La DRA asociada a la sepsis se considera una entidad distinta de la DRA aislada, con cambios histopatológicos específicos.
La dosis de ultrafiltración pautada en la mayoría de las situaciones clínicas se sitúa igual o inferior a 35 ml/kg/h. En un estudio analizado, el 84% de los pacientes recibieron una dosis pautada de ultrafiltración ≤ 35 ml/kg/h. La fracción de filtración, que representa la cantidad de suero ultrafiltrado del total del plasma que pasa por el filtro, se mantuvo en valores ligeramente inferiores a los considerados óptimos en algunos casos (17% en el estudio mencionado).
Preferencia por Terapias Continuas
Un hallazgo importante en la práctica clínica observada es la clara preferencia por las terapias continuas de depuración extracorpórea (TCDE) frente a las terapias intermitentes, independientemente del estado hemodinámico del paciente. Si bien las TCDE presentan una mejor tolerancia hemodinámica, lo que las hace especialmente adecuadas para pacientes con inestabilidad hemodinámica, su indicación se ha extendido incluso en pacientes hemodinámicamente estables.
Dentro de las TCDE, la hemofiltración y la hemodiafiltración continuas son las modalidades más empleadas a nivel mundial. Aunque la hemofiltración continua puede ser más efectiva en la eliminación de moléculas de mediano tamaño, no se ha demostrado una mejora en la supervivencia en comparación con la hemodiálisis continua. La elección de la técnica inicial debe ser individualizada, considerando la situación clínica y metabólica del paciente, así como el balance coste-efectividad.
HMS IMPLEMENTA TERAPIAS DE REEMPLAZO RENAL CONTINUO
Cuidados de Enfermería y Monitorización
El papel de la enfermería es fundamental en el éxito de las TDE. Los cuidados se centran en la prevención y detección de complicaciones, así como en la monitorización continua del sistema y del acceso vascular. Un cebado adecuado, una anticoagulación correcta y la permeabilidad del catéter son cruciales para el buen funcionamiento del circuito.
La monitorización de las presiones del circuito (presión de entrada, presión transmembrana) es vital para detectar precozmente problemas como la coagulación del filtro o la disfunción del catéter. La presión transmembrana (PTM) es un indicador clave del estado del filtro; un aumento exponencial o una PTM superior a 200 mmHg suelen ser criterios para el cambio del filtro. La fracción de filtración también debe ser monitorizada para asegurar la eficacia de la ultrafiltración.
La formación y experiencia del personal de enfermería son componentes clave para optimizar el funcionamiento de estas complejas técnicas y minimizar los riesgos asociados.
Conclusión
Las terapias de depuración renal continua han evolucionado significativamente, convirtiéndose en un pilar fundamental en el manejo de pacientes críticos con disfunción renal aguda. La preferencia por las técnicas continuas, la optimización de los accesos vasculares, las estrategias de anticoagulación adaptadas y una monitorización rigurosa, guiada por el conocimiento experto del personal de enfermería, son esenciales para mejorar los resultados y la supervivencia de estos pacientes. El conocimiento de los principios físico-químicos, las distintas modalidades terapéuticas y las potenciales complicaciones permite una aplicación más segura y efectiva de estas terapias vitales.
tags: #terapia #continua #de #depuracion #renal