La Fecundación in Vitro (FIV) es una técnica compleja que busca maximizar las posibilidades de embarazo a través de un cuidadoso proceso de laboratorio. Dentro de este proceso, la evaluación y selección de la calidad embrionaria emerge como un pilar fundamental para el éxito reproductivo. No todos los embriones generados son aptos para la transferencia o criopreservación, ya que su viabilidad puede estar comprometida. Comprender los criterios de calidad y los factores que influyen en ella es esencial para los pacientes y los profesionales involucrados en los tratamientos de reproducción asistida.

El Riguroso Control de Calidad en Laboratorios de FIV
Un programa de control de calidad en los laboratorios de Fecundación in vitro (FIV) es crucial para aumentar los resultados reproductivos. Este control abarca la organización general, la gestión de recursos humanos y físicos, y la implementación de indicadores de calidad que permitan analizar la destreza en la ejecución de los procedimientos y la consecución de los resultados esperados. El grupo de interés de Calidad de Asebir ha diseñado un manual de indicadores de calidad en el laboratorio de embriología, estableciendo niveles óptimo, deseable y mínimo para cada indicador, con un intervalo de confianza del 95%.
Los requisitos para el funcionamiento adecuado de un laboratorio de FIV son estrictos y multidimensionales. En primer lugar, la vestimenta del personal es específica e incluye pijama, gorro, mascarilla, guantes desechables y zuecos. Se prohíbe el uso de cosméticos, colonias y perfumes, y todo material biológico debe ser tratado como potencialmente infeccioso. La gestión de residuos también es fundamental, con dos tipos de bolsas de basura: una autoclavable para desechos biológicos y otra para materiales de papel, cartón y plástico. No es recomendable colocar papel o libros en la zona de trabajo. El manejo de material infeccioso requiere el uso de cestillos o envases/tubos cerrados, y los objetos punzantes y cortantes, como las agujas hipodérmicas, deben ser de un solo uso y descartarse inmediatamente en contenedores especiales, sin volver a colocarles la capucha.

La experiencia del personal del laboratorio de FIV es otro factor determinante para alcanzar los indicadores de calidad. Para subsanar la variabilidad en los resultados clínicos, es necesario que cada embriólogo conozca sus propios resultados en procedimientos clave como punciones, capacitación espermática, ICSI, evaluación de la fecundación, eclosión asistida, selección de embriones para transferir, transferencia embrionaria y criopreservación.
La participación en el control de calidad externo de laboratorio de reproducción que ofrece Asebir es obligatoria para la implantación de un sistema de calidad. Esta herramienta compara los resultados de cada laboratorio con los de otros participantes al analizar una misma muestra de control. Adicionalmente, cada laboratorio debe realizar catalogaciones embrionarias previamente definidas por el grupo de interés de Embriología de Asebir.
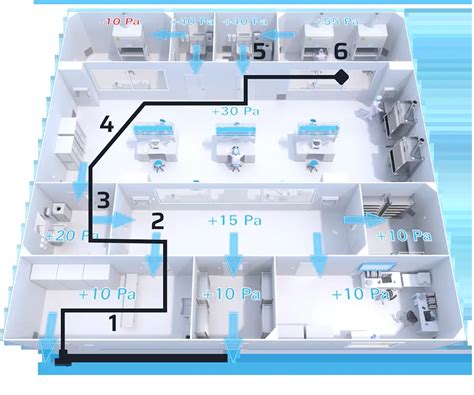
La calidad del aire en el laboratorio es de suma importancia, ya que puede verse modificada por la ubicación geográfica. Laboratorios situados en zonas alejadas de la contaminación, cerca de bosques o parques, suelen gozar de una mejor calidad del aire que aquellos en zonas céntricas de grandes ciudades. La medición de compuestos volátiles orgánicos (VOCs) en el aire exterior y el diseño del sistema de ventilación con la ayuda de ingenieros son recomendaciones clave. La comercialización de módulos prefabricados SMS (superficies de minerales sólidos) para la construcción de laboratorios de FIV ofrece ventajas como acabados antibacterianos, buen diseño, alta flexibilidad y máxima asepsia, siendo bacteriostáticos, no porosos y fáciles de limpiar. Se recomienda la instalación de sistemas de ventilación independientes con filtros VOCs, HEPA y convencionales. El uso excesivo de muebles en el área de laboratorio no es aconsejable, y el acceso debe limitarse al personal autorizado. Las áreas administrativas deben estar separadas del laboratorio.
Los Procedimientos Normalizados de Trabajo (PNT) son documentos esenciales que detallan cada paso de los procedimientos del laboratorio de FIV, incluyendo posibles problemas y soluciones. Estos PNT deben ser claros y comprensibles para cualquier biólogo, incluso si es nuevo en el laboratorio. Para optimizar las condiciones ambientales, el aire debe pasar por filtros HEPA y control de VOCs.
De acuerdo con la Norma ISO 14644-1, una sala blanca es aquella donde la concentración de partículas aéreas está controlada y se construye para minimizar la introducción, generación y retención de partículas, controlando también temperatura, humedad y presión. La directiva de Células y Tejidos de la Unión Europea (ETCD) exige que el procesado de células y tejidos se realice según Good Manufacturing Practice (GMP) en un ambiente de grado A con fondo ambiental de calidad tipo D, o en un ambiente grado D si el grado A es perjudicial.
Mantenimiento y Monitorización de Equipos Críticos
La estabilidad de las condiciones ambientales en los incubadores, como temperatura, CO2 y pH, es crucial. Cuanto menos se abran las puertas de los incubadores convencionales, más estables serán estas condiciones. Cada equipo debe contar con su manual de instrucciones y mantenerse localizado para revisiones periódicas, averías y calibraciones. El rango de uso de cada equipo debe estar registrado en su ficha de mantenimiento. La temperatura y CO2 de los incubadores, así como la temperatura de las superficies calefactadas, deben verificarse rutinariamente. Diariamente, se deben verificar las temperaturas de neveras, congeladores y bancos de ovocitos/embriones, asegurando que las mediciones se mantengan dentro de rangos aceptados y se registren.
Una parada técnica anual, que incluye la limpieza a fondo del laboratorio, paredes, techos y suelos, es recomendable para mantener la trazabilidad de los resultados clínicos. Los equipos críticos, como incubadores y bancos de embriones, deben ser calibrados y verificados al menos una vez al año, al igual que las cabinas y centrifugadoras. Todas las calibraciones y verificaciones deben realizarse con aparatos de medida calibrados, y la información debe ser aportada al personal responsable de mantenimiento. Los informes de calibración deben ser emitidos por entidades reconocidas.
Las cabinas de laboratorio deben contar con un sistema de calefacción para la manipulación de gametos y embriones, excepto durante la criopreservación. Los embriones son especialmente sensibles a los cambios de pH, que pueden alterar su pH interno (pHi) y afectar su desarrollo. El pHi regula procesos celulares como la activación enzimática, la división, la comunicación celular, la diferenciación, el transporte de membranas y la síntesis de proteínas y citoesqueleto. El pH externo (pHe) puede variar entre medios, y se recomienda un rango aceptable de 7,2-7,4.
Todos los equipos críticos deben estar permanentemente monitorizados con sistemas de alarma que se activen cuando las mediciones estén fuera de rango. Se deben incluir sensores de temperatura y humedad en todas las áreas del laboratorio. Los sistemas informáticos de seguridad y trazabilidad de muestras biológicas, como Witness, utilizan radiofrecuencia para identificar chips asignados a pacientes, garantizando la seguridad de las muestras.
TUTORIAL ¿CÓMO FUNCIONA UNA INCUBADORA DE LABORATORIO?
Control de Calidad del Material Fungible y Medios de Cultivo
Todo el material utilizado en los laboratorios de Reproducción Asistida (RA), como capilares, pipetas, jeringas, placas de cultivo y tubos, debe someterse a un control biológico de embriotoxicidad para asegurar su compatibilidad con gametos y embriones humanos. Los métodos más comunes para evaluar la embriotoxicidad incluyen la prueba de supervivencia espermática (donde los espermatozoides mantienen su movilidad en condiciones adversas) y la prueba con embriones de ratón (MEA), que evalúa la probabilidad de desarrollo embrionario hasta el estadio de blastocisto. Se considera que la prueba se supera si el 80% de los embriones alcanzan el estadio de blastocisto expandido con una masa celular interna adecuada.
Cada lote de medio de cultivo debe contar con una certificación de pH, osmolaridad, test de nivel de endotoxina, ensayos con embriones de ratón (MEA), supervivencia espermática y ensayo LAL (Lisado de Amebocitos).
La Clasificación de la Calidad Embrionaria: Criterios y Categorías
La clasificación de la calidad embrionaria es un proceso morfológico que se basa en una serie de criterios establecidos por la Asociación para el Estudio de la Biología de la Reproducción (ASEBIR). El objetivo es predecir el potencial de implantación del embrión y guiar las decisiones clínicas.
Los parámetros clave evaluados incluyen:
- Número de células (blastómeras) y ritmo de división: Se observa el número de células en cada etapa y la regularidad de su división.
- Porcentaje y tipo de fragmentación celular: Los fragmentos son restos celulares alrededor del embrión. Un porcentaje elevado puede dificultar el desarrollo.
- Simetría: Se valora el tamaño de las blastómeras en función del estadio de desarrollo.
- Visualización de núcleos y multinucleación: La presencia de múltiples núcleos dentro de una sola célula puede ser un indicador de baja calidad.
- Presencia de halo citoplasmático o vacuolas: Las vacuolas son pequeñas bolsas de líquido en el citoplasma.
- Zona pelúcida (ZP): Se evalúa el aspecto de esta capa externa que rodea al embrión.
- Grado de compactación: En etapas avanzadas, se evalúa la compactación de las células.
Estos parámetros se evalúan visualmente al microscopio en los días 2 y 3 de desarrollo embrionario, y posteriormente en el estadio de blastocisto.
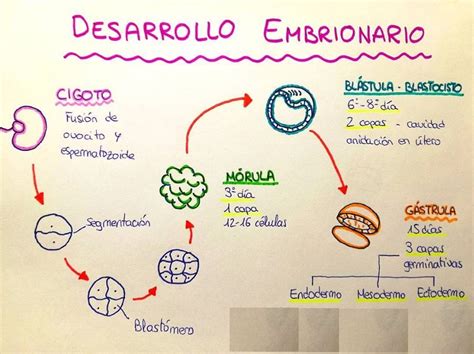
Clasificación de Embriones según ASEBIR:
La clasificación principal divide a los embriones en cuatro categorías, de mayor a menor calidad:
- Embrión de calidad A: Máxima calidad, con excelente pronóstico de implantación. Presenta un número óptimo de células (4 en día 2, 7-8 en día 3), simetría entre blastómeras, fragmentación mínima (<10%), sin multinucleación, textura lisa y clara, y zona pelúcida normal. La compactación temprana en día 3 también se considera un buen pronóstico.
- Embrión de calidad B: Buena calidad, con altas posibilidades de implantación. Puede presentar ligera asimetría entre blastómeras, fragmentación entre 10-25%, vacuolas pequeñas en la mitad de las blastómeras y zona pelúcida anormal. En casos de alteraciones en la ZP, se puede considerar la eclosión asistida.
- Embrión de calidad C: Calidad intermedia, con posibilidades de éxito menores. Se caracteriza por blastómeras asimétricas, fragmentación entre 25-35%, 1 o 2 blastómeras multinucleadas, vacuolas grandes y aspecto rugoso. La asignación de categoría C se basa en la característica más negativa del embrión.
- Embrión de calidad D: Mala calidad, con pronóstico de implantación muy bajo. Presenta blastómeras muy asimétricas, más del 35% de fragmentación, varias blastómeras multinucleadas, vacuolas en más de la mitad de las blastómeras, grandes alteraciones citoplasmáticas (color oscuro, aspecto rugoso) y zona pelúcida anormal. Los embriones con divisiones más rápidas o lentas de lo normal también suelen tener un peor pronóstico y un mayor riesgo de anomalías genéticas.
Transferencia Embrionaria: Selección y Consideraciones
La decisión sobre qué embriones transferir al útero materno se toma en conjunto entre el médico y el embriólogo, valorando la historia clínica de la pareja, la edad de la mujer y el estado de su útero, además de la calidad embrionaria.
- Embriones de calidad A y B: Siempre que sea posible, se prioriza la transferencia de embriones de calidad A o B. Estos embriones de buena calidad también son candidatos a ser criopreservados si no se transfieren.
- Embriones de calidad C: Poseen una calidad regular y pueden implantar. Se transfieren cuando no hay embriones de grado A o B disponibles. Generalmente, se vitrifican para futuras transferencias.
- Embriones de calidad D: Tienen un peor pronóstico y en la mayoría de los casos se descartan. Se observan hasta el estadio de blastocisto, y si recuperan el ritmo de división y muestran buenas características morfológicas, pueden ser vitrificados.
Es importante destacar que la calidad embrionaria, ya sea evaluada de forma clásica o a través de morfocinética (observación continua del desarrollo), proporciona información sobre el desarrollo embrionario en el ciclo, pero no garantiza el embarazo. La gestación depende de múltiples variables. La transferencia de embriones de categorías alta (A y B) y media (C) ofrece la oportunidad de conseguir un embarazo.
Preguntas Frecuentes sobre Calidad Embrionaria
¿Qué causa la mala calidad de los embriones?La "calidad" embrionaria es un concepto multifacético. Si bien la apariencia morfológica es un indicador, la competencia cromosómica y la composición estructural/genética también son factores determinantes, aunque no siempre evaluables directamente. La edad de la mujer es un factor conocido que aumenta el porcentaje de embriones cromosómicamente anormales. La contribución de la edad masculina a la calidad embrionaria es menos comprendida.
¿Puedo quedarme embarazada con embriones C y D?Sí, es posible, aunque las posibilidades son bajas. Los embriones C y D son de calidad media o baja, lo que significa que tienen menos potencial de implantación que los embriones A y B. Sin embargo, siempre que se propone la transferencia de un embrión, es porque se considera que tiene capacidad para implantar.
¿Qué calidad suelen tener los embriones congelados?El proceso de vitrificación (congelación) es una técnica segura que no altera la calidad embrionaria. La calidad morfológica de un embrión congelado es la misma que tenía en el momento de la criopreservación. Sin embargo, las características morfológicas pueden variar con el tiempo si el embrión continúa desarrollándose en cultivo.
¿Se relaciona la mala calidad del embrión con una mala salud del bebé?No necesariamente. La "mala calidad embrionaria" se refiere a criterios morfológicos que se asocian con menores tasas de implantación, no directamente con problemas de salud futuros en el bebé.
¿Cuál es la calidad de los embriones después de una ICSI?La calidad embrionaria no varía significativamente si la fecundación se realiza por método convencional o por ICSI. La calidad depende principalmente de la calidad de los gametos.
¿Cuál es la calidad de los embriones de ovodonación?Generalmente, la calidad embrionaria tras FIV con ovodonación suele ser buena, ya que se utilizan óvulos de mujeres jóvenes y sanas. La mayoría de los embriones suelen ser de grado A o B, con alta probabilidad de implantar.
¿Qué es un blastocisto de grado 2?Un blastocisto de grado 2, también llamado blastocisto cavitado (BC), es un embrión en día 5 en el que se diferencian claramente el trofoectodermo y la masa celular interna (MCI).
¿Los embriones de calidad A significan que no tienen anomalías cromosómicas?No. La clasificación de calidad A se basa en características morfocinéticas (número de células, tamaño, simetría, etc.). Un embrión de calidad A tiene altas probabilidades de implantar, pero para saber si tiene anomalías cromosómicas se requiere un test genético preimplantacional (PGT).
El objetivo final es lograr un embarazo a término con un nacimiento sano, y la cuidadosa evaluación de la calidad embrionaria es un paso esencial en este camino.