La hepatitis C es una afección hepática que, si bien en el pasado representaba un desafío médico significativo, hoy en día es en gran medida curable gracias a los avances en la investigación y el desarrollo de tratamientos antivirales de acción directa. Esta enfermedad, causada por el virus de la hepatitis C (VHC), se caracteriza por la inflamación del hígado, un órgano vital encargado de múltiples funciones esenciales para el organismo. La inflamación, en sí misma, es una respuesta del cuerpo a una lesión o infección, manifestándose como una hinchazón que puede afectar a diversos órganos.
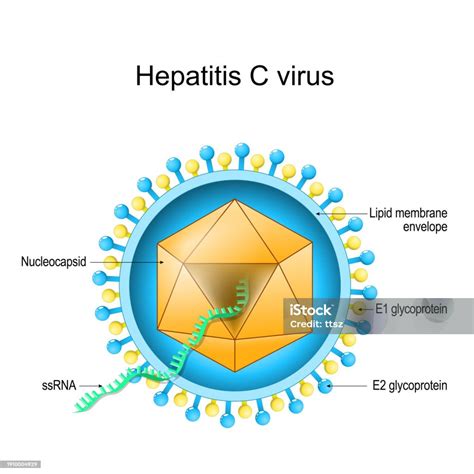
Comprendiendo la Hepatitis C: Aguda vs. Crónica y sus Manifestaciones
Existen diferentes variantes del virus de la hepatitis C, conocidas como genotipos, cuyo comportamiento puede influir en la respuesta al tratamiento antiviral. La hepatitis C aguda es una infección de corta duración, a menudo difícil de detectar debido a la ausencia de síntomas o a la presencia de manifestaciones inespecíficas. En un elevado porcentaje de casos, entre el 80% y el 90%, la hepatitis aguda progresa a una forma crónica.
Los síntomas de la hepatitis C aguda son, en general, leves y poco específicos, pudiendo incluir malestar general, fatiga o náuseas. En raras ocasiones, se presenta la ictericia, caracterizada por una pigmentación amarilla de la piel y las mucosas, acompañada de orinas oscuras y deposiciones de color claro. Cuando los síntomas son más evidentes, suelen manifestarse como cansancio y molestias leves en la zona derecha del abdomen.
La hepatitis C crónica, por otro lado, es una infección de larga duración. La mayoría de las personas con hepatitis C, tanto aguda como crónica, no presentan síntomas evidentes hasta que la enfermedad ha causado un daño hepático significativo, lo que puede ocurrir décadas después de la infección inicial. Sin tratamiento, la hepatitis C crónica puede desencadenar complicaciones graves como la cirrosis hepática (cicatrización avanzada del hígado), insuficiencia hepática e incluso cáncer de hígado, pudiendo llegar a ser mortal.
Vías de Transmisión: Cómo se Propaga el VHC
La hepatitis C se transmite principalmente a través del contacto con la sangre de una persona infectada con el VHC. Las vías de contagio más comunes incluyen:
- Compartir agujas u otros materiales de drogas: El uso compartido de jeringuillas, agujas u otros utensilios para la administración de drogas inyectables es una causa frecuente de transmisión.
- Pinchazos accidentales con agujas: La exposición accidental a agujas que han sido utilizadas en personas con VHC, como puede ocurrir en entornos sanitarios o entre usuarios de drogas, representa un riesgo.
- Procedimientos médicos inseguros: La reutilización o esterilización inadecuada de material médico en establecimientos de salud, especialmente jeringuillas y agujas, puede facilitar la transmisión.
- Transfusiones de sangre y hemoderivados sin analizar: Antes de la implementación de pruebas de detección rigurosas, las transfusiones de sangre no analizada representaban un riesgo significativo.
- Transmisión de madre a hijo: Una madre infectada con VHC puede transmitir el virus a su bebé durante el embarazo o el parto.
- Prácticas sexuales de riesgo: Aunque menos frecuente que la transmisión por sangre, la hepatitis C puede propagarse a través de prácticas sexuales que implican contacto con sangre, especialmente en personas con múltiples parejas sexuales o en hombres que mantienen relaciones sexuales con hombres.
Es importante destacar que la hepatitis C no se transmite a través de la leche materna, alimentos o agua, ni por contacto casual como abrazos, besos, o compartir comidas y bebidas.
Diagnóstico: La Importancia de las Pruebas
Dada la naturaleza asintomática de la mayoría de las infecciones por VHC, el diagnóstico precoz a través de pruebas de detección es fundamental, especialmente para aquellas personas que consideran haber estado expuestas al virus. El proceso diagnóstico generalmente implica dos etapas:
- Prueba de anticuerpos contra el VHC: Una prueba serológica detecta la presencia de anticuerpos en la sangre, lo que indica una exposición al virus. Si esta prueba resulta positiva, es necesario realizar una segunda prueba.
- Prueba de ácido nucleico (ARN del VHC): Esta prueba confirma la presencia del material genético del virus y determina si la infección es crónica y requiere tratamiento. Es crucial porque aproximadamente el 30% de las personas infectadas eliminan el virus espontáneamente sin necesidad de tratamiento, aunque seguirán presentando anticuerpos positivos.
Una vez confirmada la infección crónica, se evalúa la magnitud del daño hepático mediante pruebas como la biopsia hepática, la elastografía por resonancia magnética o la elastografía transitoria (un tipo de ecografía que envía vibraciones al hígado), o análisis de sangre no invasivos. La gravedad de las lesiones hepáticas guiará las decisiones terapéuticas.
La Organización Mundial de la Salud (OMS) recomienda someterse a pruebas de detección a personas con mayor riesgo, incluyendo donantes de sangre, personas con indicios de enfermedad hepática, migrantes de regiones endémicas, trabajadores de la salud, consumidores de drogas inyectables, personas privadas de libertad, hombres que tienen relaciones sexuales con hombres, personas transgénero, trabajadores sexuales, y personas infectadas por tuberculosis y VIH. En áreas con una seroprevalencia intermedia o elevada, se recomienda la detección en todos los adolescentes y adultos.
Tratamiento: La Revolución de los Antivirales de Acción Directa
En el pasado, el tratamiento de la hepatitis C crónica se basaba en una combinación de ribavirina e interferón. Estos medicamentos actuaban fortaleciendo el sistema inmunitario para que combatiera el virus, pero presentaban un índice de curación variable y efectos secundarios significativos.
Sin embargo, desde 2011, la Administración de Alimentos y Medicamentos (FDA) ha aprobado una nueva generación de medicamentos antivirales de acción directa (AAD). Estos AAD atacan el virus de manera más directa, logrando tasas de éxito significativamente más altas, con regímenes de tratamiento más cortos y menos efectos secundarios.
Los AAD pangenotípicos son activos contra todos los genotipos del VHC y son la recomendación actual de la OMS para adultos, adolescentes y niños a partir de los 3 años de edad. Estos tratamientos orales, que suelen durar entre 8 y 24 semanas (dependiendo de la presencia o ausencia de cirrosis), tienen una eficacia superior al 95% en la curación de la infección.
Algunos de los tratamientos más recomendados incluyen combinaciones de antivirales de acción directa, como:
- Ledipasvir-sofosbuvir (Harvoni)
- Elbasvir-grazoprevir (Zepatier)
- Ombitasvir-paritaprevir-ritonavir (Technivie)
- Ombitasvir-paritaprevir-ritonavir y dasabuvir (Viekira Pak)
- Daclatasvir-sofosbuvir (Darvoni o Sovodak)
- Glecaprevir-pibrentasvir (Mavyret)
El objetivo del tratamiento con AAD es lograr la Respuesta Virológica Sostenida (RVS), que se define como la ausencia detectable del virus en la sangre 12 semanas después de finalizar el tratamiento. Lograr la RVS se considera la curación definitiva de la hepatitis C.
A pesar de la alta eficacia de los AAD, el acceso al diagnóstico y tratamiento sigue siendo un desafío en muchas partes del mundo. Sin embargo, los precios se han reducido considerablemente, especialmente en países de ingresos bajos y medianos, gracias a la introducción de genéricos. El esquema terapéutico con AAD pangenotípicos más utilizado y de bajo costo es la combinación de sofosbuvir y daclatasvir.
Prevención: Evitando la Exposición al Virus
Dado que actualmente no existe una vacuna eficaz contra la hepatitis C, la prevención se centra en evitar la exposición al virus. Las medidas clave incluyen:
- Prácticas de inyección seguras: Garantizar la administración correcta y sin riesgos de inyecciones y procedimientos en la atención de la salud, así como la manipulación y eliminación seguras de desechos médicos y agujas.
- Programas de reducción de daños: Para los consumidores de drogas inyectables, programas como el intercambio de agujas, el asesoramiento sobre el abuso de sustancias y el tratamiento con agonistas opiáceos son cruciales.
- Análisis de sangre donada: Asegurar que toda la sangre donada sea analizada para detectar el VHC y otros virus.
- Prácticas sexuales seguras: Utilizar métodos de barrera, como preservativos, especialmente en relaciones sexuales de riesgo.
- Evitar compartir objetos personales: No compartir afeitadoras, cepillos de dientes u otros objetos que puedan entrar en contacto con sangre.
Hepatitis C Explicada Claramente
Estilo de Vida y Remedios Caseros: Un Apoyo Complementario
Si bien no existen evidencias científicas sólidas que respalden la eficacia de la medicina alternativa o complementaria para curar la hepatitis C, ciertos cambios en el estilo de vida pueden ser beneficiosos para controlar la enfermedad y mejorar la salud hepática general. Estos incluyen:
- Abstinencia de alcohol: El consumo de alcohol puede agravar el daño hepático.
- Mantener un peso saludable: La obesidad puede aumentar el riesgo de complicaciones hepáticas.
- Revisar medicamentos: Consultar con el equipo de atención médica sobre todos los medicamentos que se toman, ya que algunos pueden ser perjudiciales para el hígado.
- Informar a la pareja: Ser transparente con la pareja sexual sobre la infección.
Es importante recordar que estos cambios en el estilo de vida son complementarios al tratamiento médico y no deben sustituirlo.
El Futuro: Hacia la Eliminación Global de la Hepatitis C
La Estrategia Mundial del Sector de la Salud contra el VIH, las hepatitis víricas y las infecciones de transmisión sexual para el periodo 2022-2030, impulsada por la OMS, tiene como objetivo poner fin a las hepatitis víricas para 2030. Esta estrategia promueve la ampliación de la prevención, las pruebas y el tratamiento, abordando las desigualdades y garantizando que los colectivos más afectados tengan acceso a la atención.
Con los avances actuales en el tratamiento, la hepatitis C se ha convertido en una enfermedad curable en la gran mayoría de los casos. La investigación continúa, y con un diagnóstico temprano y el acceso a los tratamientos disponibles, las personas con hepatitis C pueden lograr una curación completa y llevar una vida sana y libre del virus.